糖尿病インプラントの最大の副作用である歯周炎を防ぎ、ヘモグロビンA1c(HbA1c)7%以下を維持すべき理由を解説します。インプラント周囲炎の治療と3大管理原則で成功率を高めましょう。
「インプラント手術は無事に終わったのに、歯茎が腫れたり血が出たりします。もしかして糖尿病のせいでしょうか?」

糖尿病患者の場合、免疫力が低下し炎症反応が過剰になるため、健常者よりもはるかに早くインプラント周囲炎が進行する可能性があります。 この記事では、インプラント患者が必ず知っておくべき「糖尿病と歯周炎の危険な悪循環」、歯周炎管理が必須である理由、そしてインプラントを一生守るための「3大管理法」について詳しく解説します。
1. 糖尿病が歯茎を攻撃する恐ろしいメカニズム

歯周炎は単なる歯茎の病気ではなく、米国糖尿病学会(ADA)が指定した「糖尿病の隠れた合併症」です。特に糖尿病患者の方は、一般の方に比べて歯周炎になる確率が3倍も高くなっています。
| 過程 | 体内の変化 | インプラントへの影響 |
| 血糖値の上昇 → 毒性物質(AGEs)の生成 | 血糖値が高いと「AGEs」という毒性タンパク質が生成され、炎症と老化を促進 | 歯肉細胞が損傷し、炎症反応が起こりやすくなる |
| 炎症物質の爆発的増加 (TNF-α, IL-6の増加) | 炎症物質が過剰に分泌され、骨の形成を妨げるとともに、骨を溶かす細胞を活性化 | 歯槽骨が弱まり、インプラント周囲の骨吸収が開始 |
| 骨が溶け出す (歯槽骨の消失) | 造骨細胞(骨を作る細胞)の機能が低下し、破骨細胞(骨を溶かす細胞)のみが活発化 | インプラントを支える骨が次第に消失 |
| 歯垢と細菌毒素の生成 | 食べかすと細菌が結合し、毒素を形成。免疫力低下により細菌に対抗できない | 細菌に対する防御力が弱まり、感染リスクが急増 |
| インプラント周囲炎の発症 | 細菌毒素と炎症反応が合わさり、強い炎症を形成 | 歯茎が腫れて出血し、インプラントが揺れ始める |
2. 歯周炎が再び糖尿病を悪化させる悪循環
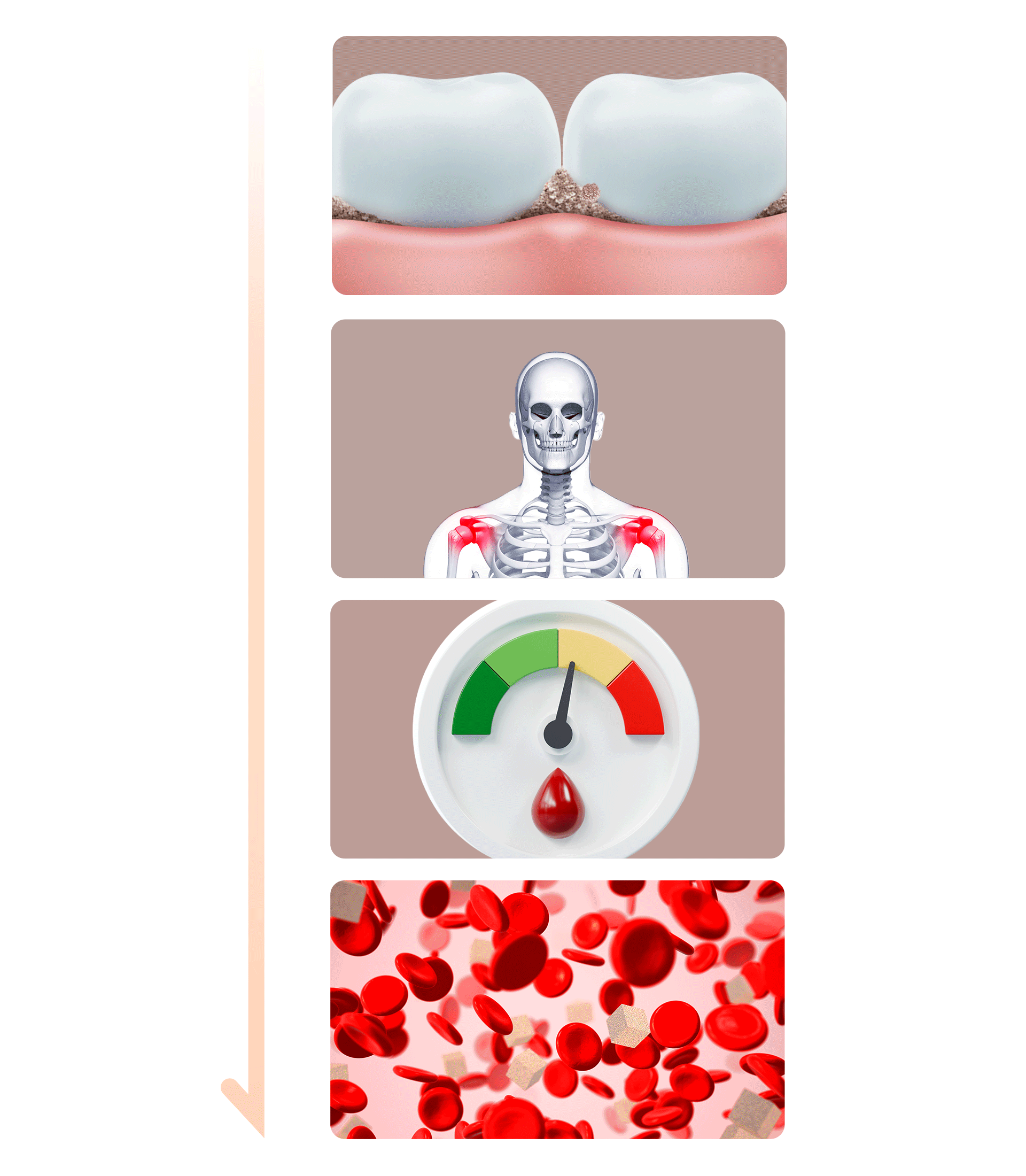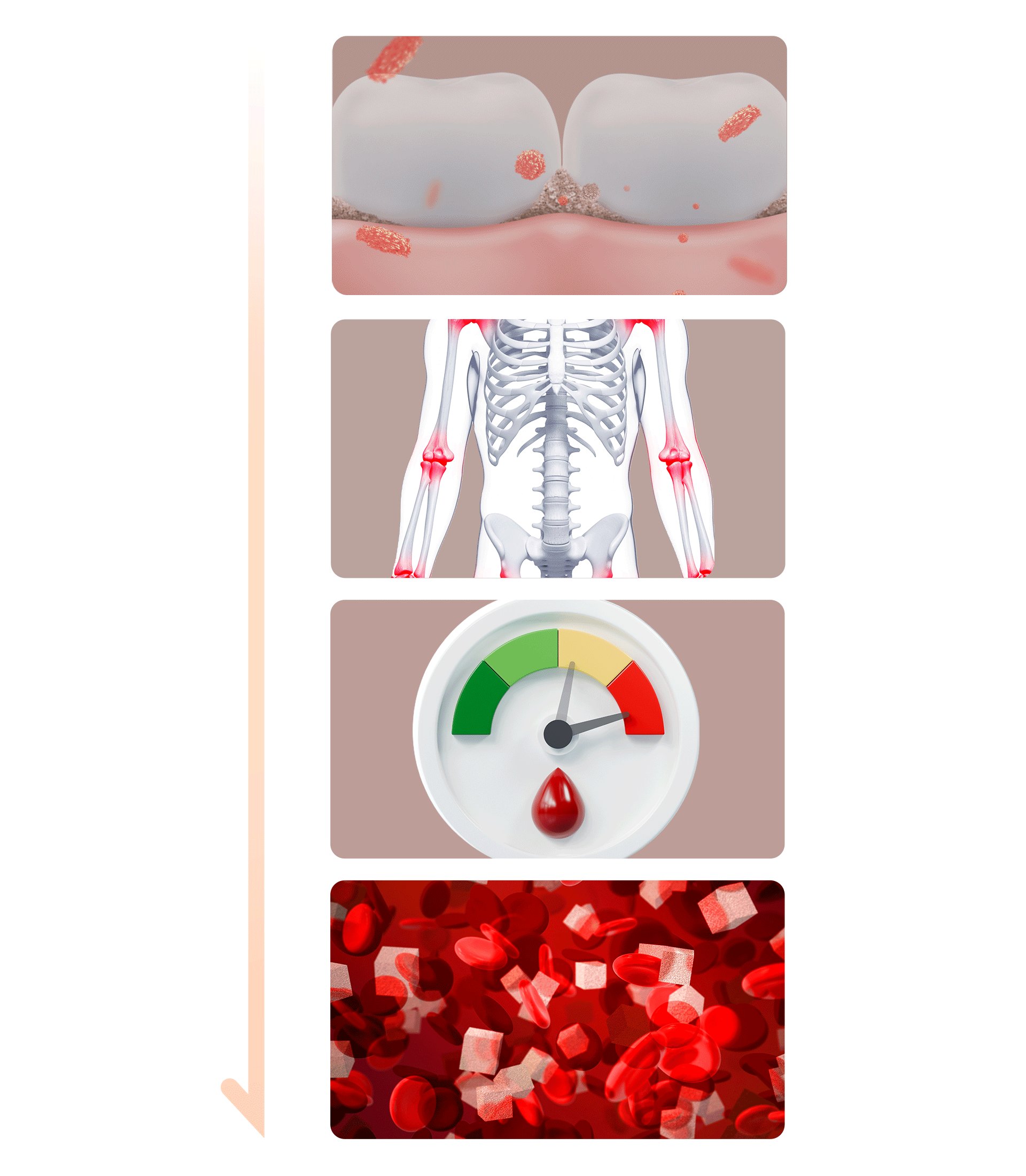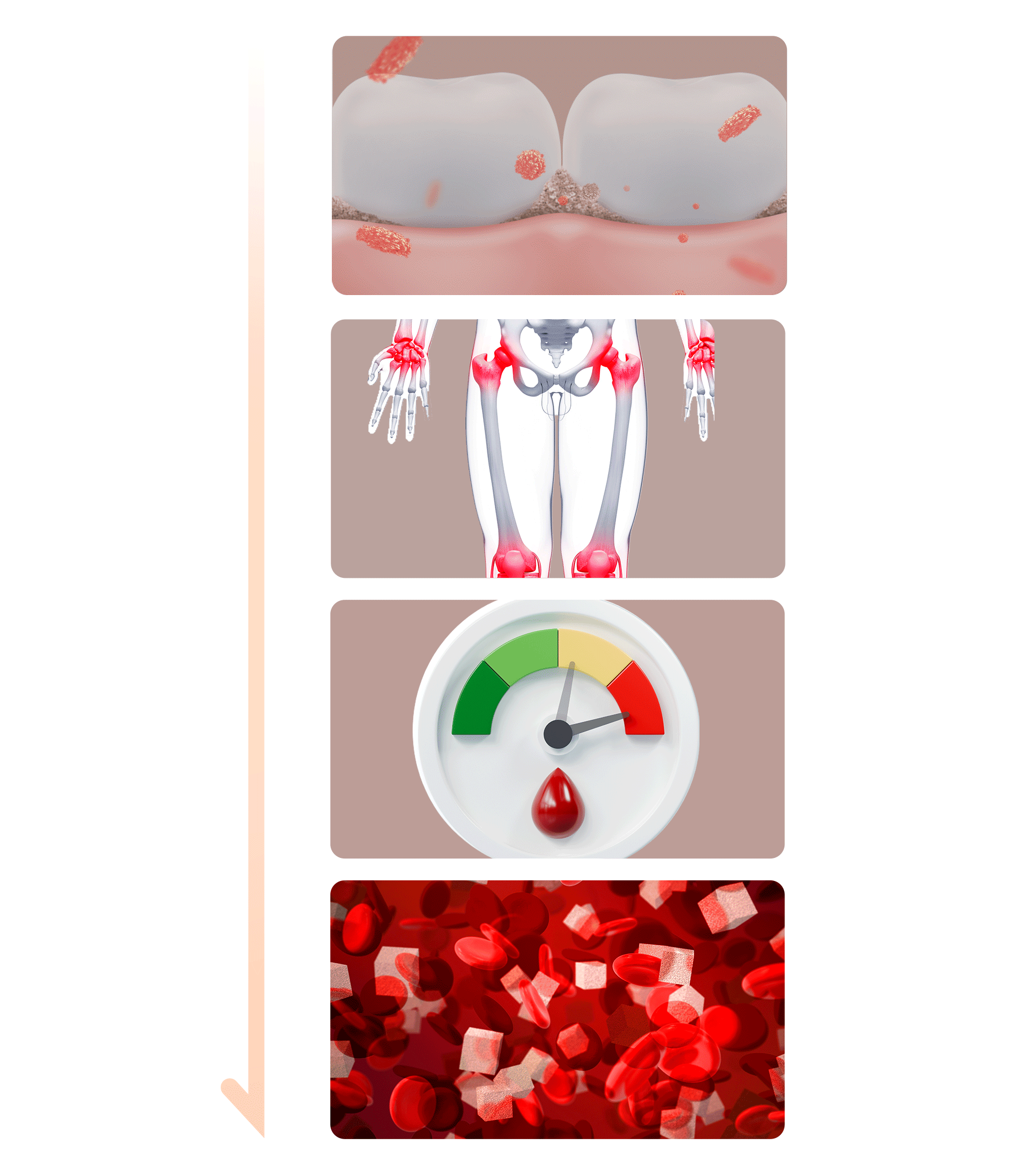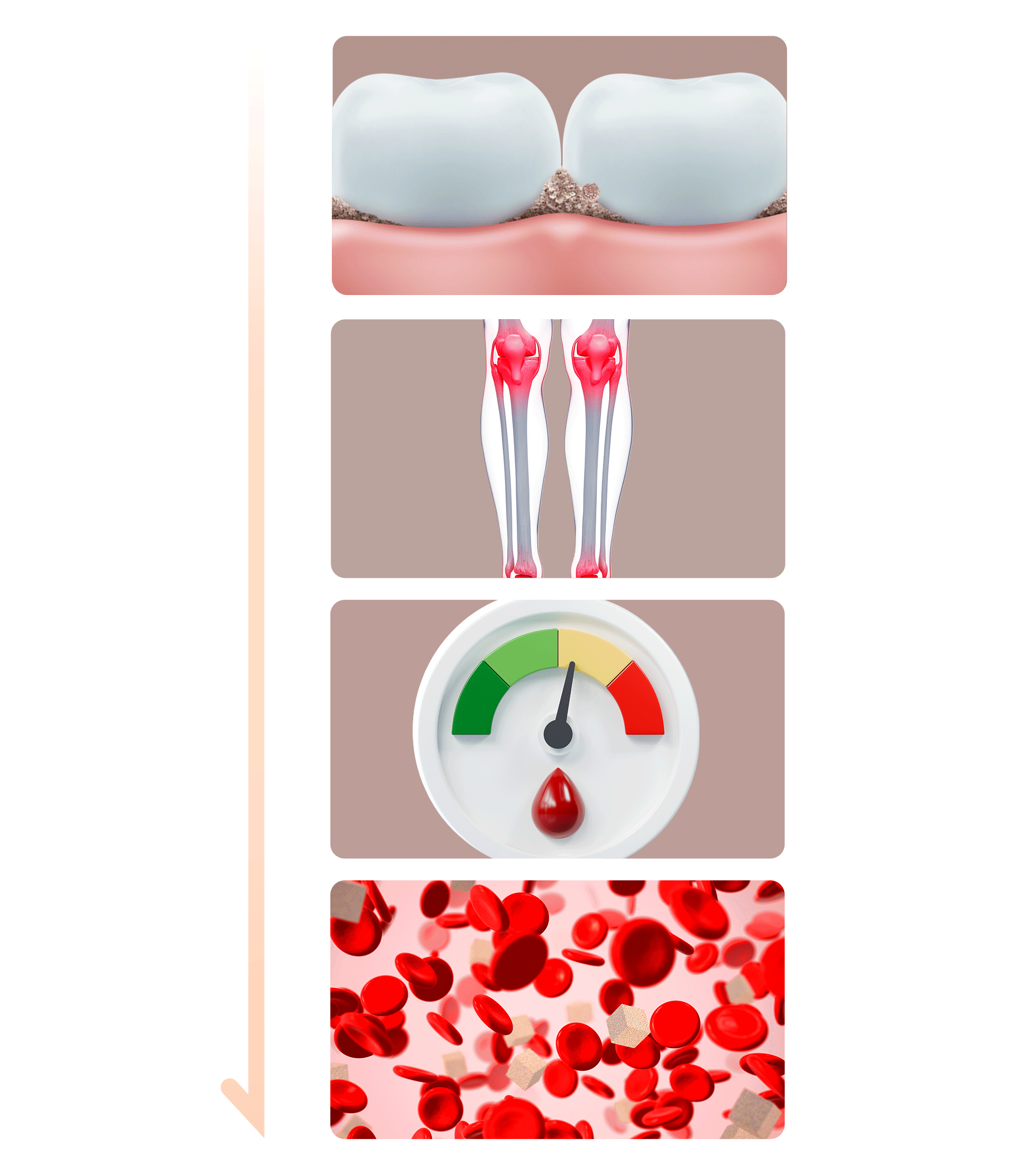
- 細菌と炎症の誘발 歯周疾患の原因인 歯垢(プラーク)や歯石に含まれる細菌とその副産物は、強い炎症を引き起こします。これらの細菌や炎症物質が血管を通じて全身に広がることで、糖尿病をさらに進行・悪化させる原因となります。
- インスリン抵抗性の増加 歯周疾患による炎症は「インスリン抵抗性」を増加させ、血糖値のコントロールをさらに困難にします。これは、車のエンジンに汚れが溜まり、燃費(燃料効率)が落ちてしまうのと同じ原理です。
- 食生活の変化による悪化 歯周疾患が悪化すると、食べ物を噛むことが難しくなり、消化しやすい脂肪分や単糖類の摂取が増えてしまいます。ラーメンやパンなどの単糖類(炭水化物)は血糖値を急激に上昇させ、糖尿病に直接・間接的な悪影響を及ぼします。
3. 糖尿病患者のインプラント放置に伴う3つのリスク段階と危険信号
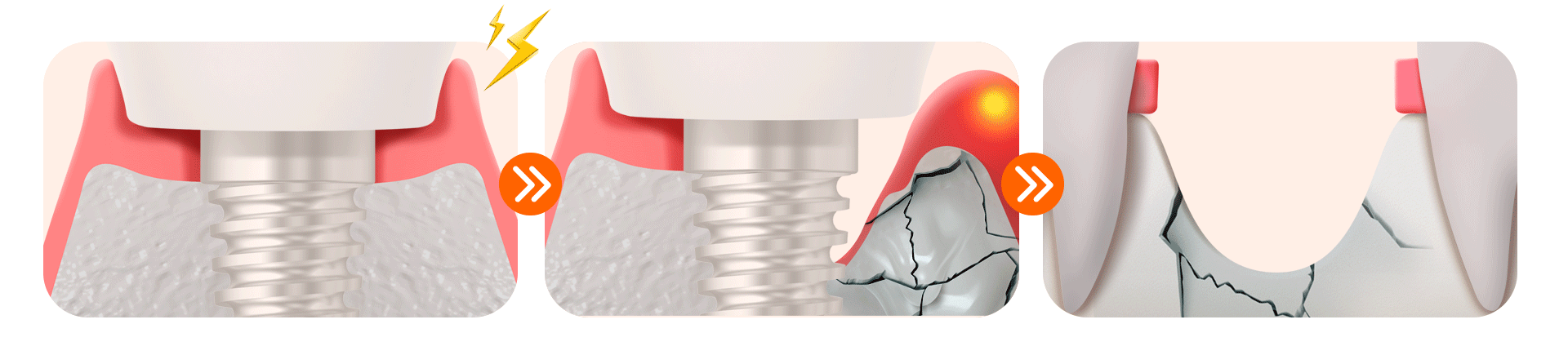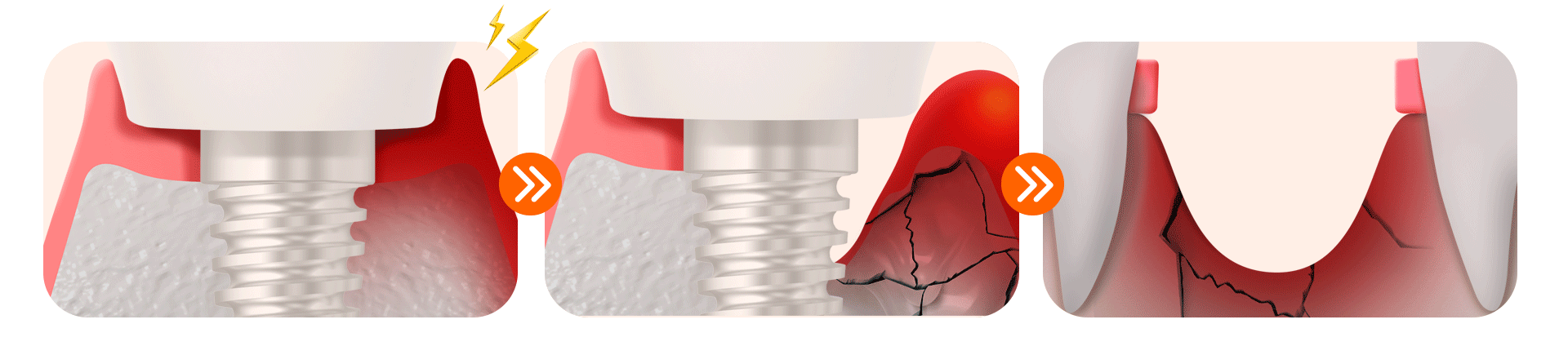
糖尿病患者様 歯周炎の管理を怠ると、インプラント周囲の炎症である「インプラント周囲炎」が非常に速いスピードで進行し、次のような3段階の副作用へとつながります。
[糖尿病インプラント放置時の3段階の危険信号]
| 段階 | 主要症状 / 変化 | 臨床的リスク | 対応方法 |
| 第1段階 | インプラント周囲炎の始まり 歯茎の腫れ、出血、ブラッシング時の出血 | 炎症の初期段階で、急速に進行する可能性あり | 直ちに歯科を受診し、専門的なスケーリングが必要 |
| 第2段階 | 歯槽骨(骨)の損傷 骨が溶け始める | 骨の喪失により支持力が弱まり、再手術のリスクが増大 | レーザー炎症治療・骨保存治療が必要 |
| 第3段階 | インプラントの再手術または抜歯 骨の深刻な損傷、維持不可 | インプラントの除去および骨移植が必要 | 入れ歯(義歯)を検討する可能性あり。予防管理と早期対応が必須 |
4.糖尿病インプラント 3大必須管理法

1) 生涯続く「定期的なメインテナンス」
- 2ヶ月ごとの定期通院による炎症・歯石の集中管理
- 非切開レーザー治療により、痛みと出血を最小限に抑制
- 継続的な管理を行うことで、インプラントの10年生存率は95%以上を維持
2) 徹底した「自己口腔衛生管理」
- 歯ブラシ・フロス・歯間ブラシ・口腔洗浄器を併用し、歯垢(プラーク)を完全に除去
- 3-3-3の法則:1日3回、食後3分以内、3分間のブラッシングを徹底
- 口腔乾燥(ドライマウス)時はこまめに水分を摂取し、細菌の増殖を抑制
3) 医師と共に行う「血糖コントロールの並行」
- 糖化ヘモグロビン(HbA1c)7%以下を維持することで、歯茎の炎症を抑制
- 食物繊維中心の献立・禁煙・十分な水分摂取による免疫力の強化
- 内科と歯科の密接な連携により、インプラント成功率は97%水準まで向上
5.よくある質問 (FAQ)
Q. インプラントの周囲が腫れましたが、必ずインプラント周囲炎ですか?
腫れや出血がある場合、インプラント周囲炎の可能性が高いです。特に糖尿病患者は炎症が骨まで急速に進行するリスクが高いため、直ちに歯科を受診して正確な診断を受け、専門的なクリーニングを受ける必要があります。これが初期の副作用を防ぐ最も重要な行動です。
Q. インプラント後の歯茎の管理ができているか、自分で確認する方法はありますか?
インプラントと歯茎の境目を歯間ブラシで掃除する際に出血がないか確認してください。口臭が強くなったり、腫れや出血がある場合は炎症が進行しているサインです。痛みを感じる前に、こうした微細な変化を察知することが治療のゴールデンタイムです。
Q. 糖尿病で傷の治りが遅いのですが、インプラント周囲の炎症治療はどう違いますか?
糖尿病患者は細菌感染に弱いため、歯茎を切開せずに炎症を除去するレーザー治療(非切開方式)など、出血や痛みの少ない方法が一般的です。骨の損失を最小限に抑えながら炎症を取り除くことが重要です。
Q. ヘモグロビンA1cの値が高いのですが、インプラント手術を受けるべきですか?
HbA1cが9%以上の非常に高い数値の場合、まずは血糖値の安定化に集中することをお勧めします。安全な治療のために、内科専門医と協力して数値を7%以下に下げてから治療を開始するのが、長期的には患者様にとって最大の利益となります。

糖尿病インプラントの成功は、手術そのものよりも歯周炎の管理にかかっており、そのためには2〜3ヶ月に一度の歯科受診による専門的な管理が鍵となります。糖尿病患者の歯槽骨は炎症に弱く回復が遅いため、炎症が起こる隙を与えない「予防的管理」が何よりも大切です
出典
- 大韓糖尿病学会. (2023). 糖尿病診療ガイドライン 第9版:歯周疾患管理.
- 大韓歯周病学会. (2020). 糖尿病患者の歯周疾患およびインプラント管理勧告案.
- Löe, H., et al. (1993). Diabetes and periodontal disease: two-way relationship. Journal of Periodontology.
※本ブログのすべてのコンテンツの著作権はメディハイに帰属します。無断複製、配布、二次加工を厳格に禁止し、違反時は事前の告知なく法的手続きを行う場合があります。
あわせて読みたい記事



