大切なお子さまの歯科レントゲン撮影について不安を感じるのは当然です。本記事では、歯科放射線検査がなぜ必要なのか、どのように安全に管理されているのかを、根拠に基づいてわかりやすく解説し、保護者の不安を少しでも軽くすることを目的にまとめました。
「こんなに小さいのに、レントゲンを撮っても大丈夫でしょうか?」

矯正相談を始める保護者の方から、よく聞かれる質問です。お子さまの将来の健康に関わることだからこそ、目に見えない放射線被ばくが心配になるのは自然なことです。
ただし、不安のあまり必要な診断のタイミングや治療のゴールデンタイムを逃してしまうと、結果的により大きな負担につながる可能性もあります。
この記事では、歯科放射線検査がなぜ子どもの健やかな成長のために重要なのか、そしてどのように安全性が管理されているのかについて、疑問を一つずつ整理してお伝えします。気になる項目からご覧ください。
1.小児矯正、初回検診を先延ばしにするとどうなる?

多くの保護者の方は「小さいのにパノラマ(歯科X線)を撮っても大丈夫?」と心配されますが、初回の矯正検診は一般的に 6〜7歳ごろが適した時期とされています。
この時期は顎の成長が活発で矯正のタイミングを判断しやすく、放射線検査も必要性に応じて適切に行うことができます。
この時期は 混合歯列期と呼ばれ、乳歯と永久歯が混在する時期です。顎の成長方向を早期に確認できるため、成長が終わってから初めて見つかる複雑な問題を、事前に予防・軽減できる可能性があります。
- 骨格的な問題の早期発見
- 受け口(下顎前突)や顎が小さい(上顎の成長不足)などは、成長期の治療を活用することで、手術を回避できる可能性が高まる場合があります。
- 見えない歯の異常の確認
- 埋伏歯(歯ぐきの中に隠れた歯)、過剰歯(歯の本数が多い)、欠如歯(永久歯がない)などは、パノラマで確認できます。これらは目視だけでは分かりにくいことがあります。
- スペース不足の評価
- 永久歯が生えるスペースが不足すると叢生(ガタガタ)につながることがあり、早期矯正でスペース確保を検討できる場合があります。
2.歯科放射線検査はどのくらい安全?

漠然とした不安は、多くの場合「情報不足」から生まれます。実際、歯科放射線の被ばく量は、日常生活で受ける自然放射線と比べても非常に小さい範囲にあるとされています。
韓国の疾病管理庁(질병관리청)は **診断参考レベル(DRL)**を通じて検査別の推奨線量を提示しており、歯科では **ALARA原則(合理的に達成可能な範囲でできる限り低く)**に基づき、必要最小限の線量で撮影する運用が行われています。
歯科レントゲンの被ばく量は一般に微量です。たとえば パノラマ1回の被ばく量は、日常生活で 3〜4日間に自然に受ける放射線量と同程度とされています。
また、これは ソウル〜ニューヨーク往復の航空機搭乗で受ける放射線量の約1/15程度に過ぎず、私たちがよく食べる バナナにも微量の放射性物質が含まれていることが知られています。
| 検査の種類 | 被ばく線量(mSv) | 日常生活の比較 |
|---|---|---|
| パノラマ(1回) | 0.01〜0.025 | 自然放射線(約3〜4日分)と同程度 |
| 側面セファロ(1回) | 0.005〜0.01 | 自然放射線(約1〜2日分)と同程度 |
| 歯科用CT(1回) | 0.03〜0.18 | ソウル〜NY往復の約1/2程度 |
| 韓国人の年間自然放射線 | 約3.8 | パノラマ約380回相当 |
3.どんな場合にCT撮影が必要?
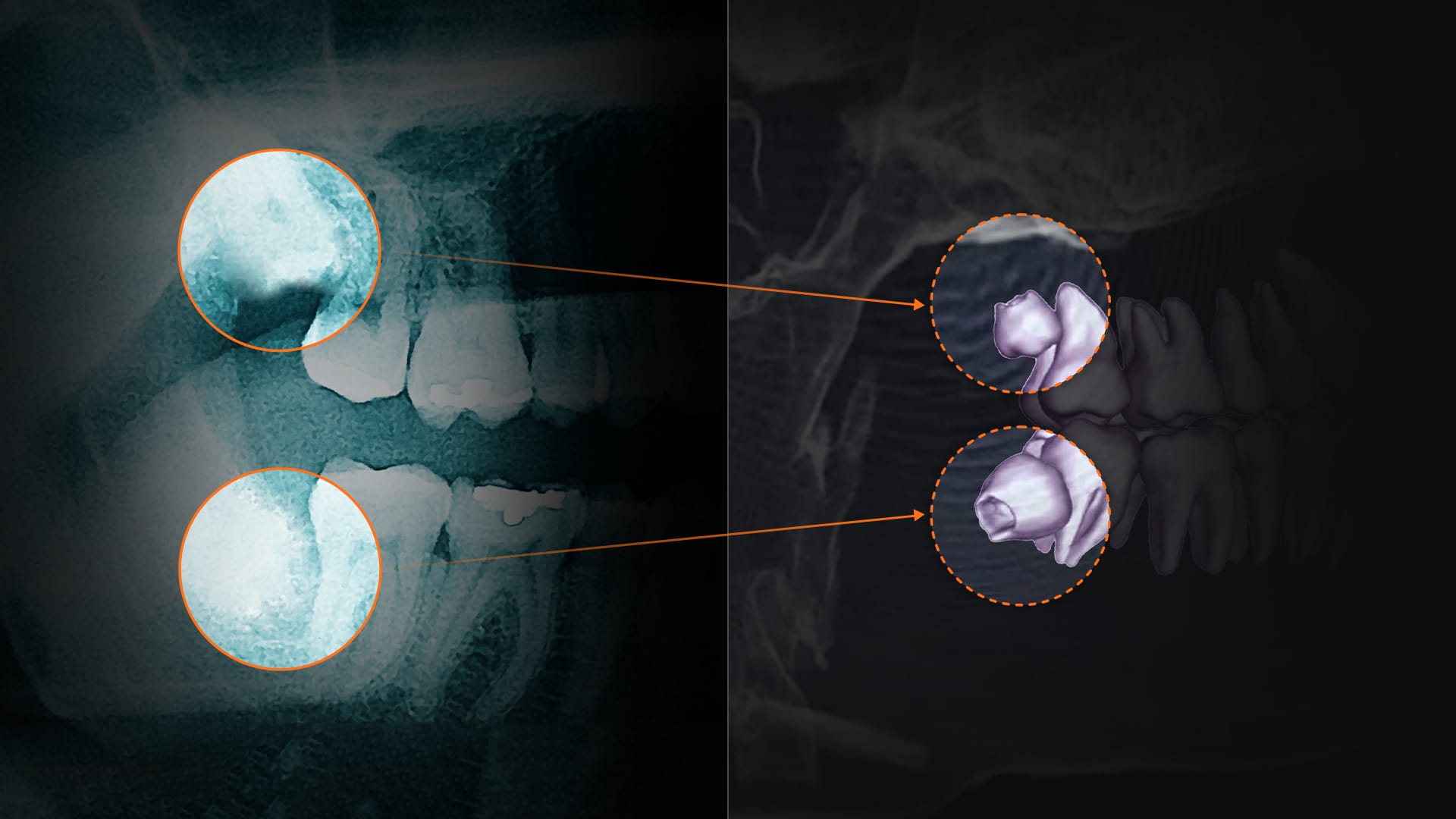
小児矯正の診断は、多くの場合 2次元画像であるパノラマや側面セファロで十分なことが多いです。
ただし、次のような状況では歯科用CT(コーンビームCT:CBCT)が必要になる場合があります。歯科用CTは、一般の医療用CTよりも被ばく量が低いとされる 歯科向け3次元撮影装置です。
- 埋伏歯・過剰歯の位置確認
- 骨の中に隠れた歯の正確な位置、神経や隣接歯との関係を3次元で把握するために重要です。
- 顎関節の異常や嚢胞など病変が疑われる場合
- 顎関節の構造異常や顎骨内部の病変の大きさ・範囲を詳しく評価するのに役立ちます。
- 顎の骨の厚み・骨密度の評価
- 歯を無理に動かさないために、骨の状態を精密に確認し、安全な治療計画を立てる際に有用です。
4.放射線被ばくを減らす方法は?

歯科医療機関では、小児が放射線に敏感である点を考慮し、以下の方法で被ばくを最小限に抑える工夫を行います。
- 小児向け低線量プロトコル
- 体格に合わせて適切な条件(低kVp・高速スキャンなど)を設定し、不要な線量を減らします。
- デジタル機器の活用
- フィルム方式より被ばく量が少ないデジタルセンサーを使用します。
- 再撮影の最小化
- 再撮影は追加被ばくにつながるため、撮影時に動かないよう丁寧に案内します。
- 防護具の使用
- 以前は鉛エプロンや甲状腺防護具が必須とされることもありましたが、近年のガイドラインではデジタル機器の進歩により日常的な遮蔽が必須ではないとされる場合があります。
- ただし医療機関の方針により、引き続き着用を推奨することもあります。
5.今、うちの子は矯正検査が必要?

以下のチェック項目のうち1つでも当てはまる場合は、小児矯正の専門医へ相談することをおすすめします。
- 6〜7歳なのに、最初の永久歯(前歯または奥歯)が生えてこない
- 下顎が前に出ている/上の前歯が強く出ている
- 乳歯が抜けたがスペース不足でガタガタ(叢生)が心配
- 受け口(反対咬合)/前歯が全く噛み合わない(開咬)
- 片側だけ永久歯が生え、反対側が6か月以上生えてこない
- 口呼吸や指しゃぶりなどの習癖がある
6.よくある質問(FAQ)
Q. 子どもがレントゲンを怖がったらどうしたらいい?
子どもの歯科不安は、保護者の不安と関連するという報告もあります。まずは保護者が落ち着いた態度で安心させてあげることが大切です。撮影は数秒で終わることが多く、防護具を使う場合もあります。安全対策が整っているため、過度に怖がる必要はありません。
Q. パノラマを撮らずに矯正診断だけ受けるのはなぜ難しい?
見えない問題を見逃すことが、お子さまの口腔健康にとってむしろ大きなリスクになる場合があります。パノラマなしでは、埋伏歯・過剰歯、顎骨の状態などを把握できず、治療の安全性と計画に影響することがあります。基本的な画像検査は、安全で正確な矯正治療のために重要なプロセスです。
Q. CTは頻繁に撮るの?
多くの場合、CTは不要で、埋伏歯の位置確認など特別な状況に限って推奨されます。必要な場合に限定して使用することで、不要な被ばくを避けながら診断精度を高めることができます。医師は必要性と安全性を説明した上で判断するため、不安があれば遠慮なく相談してください。
Q. 小児矯正の検査は何年に1回がいい?
AAPD(米国小児歯科学会)のガイドラインでは、放射線撮影の時期や頻度は一律ではなく、むし歯リスクや臨床的必要性に応じて個別に決めるべきとされています。お子さまの成長段階と歯の発育状態を踏まえ、主治医の推奨に従うのが最も安全です。
Q. 検査費用はどのくらい?
矯正診断目的の撮影は保険適用外(自費診療)に該当することが多く、医院によって費用が異なります。場合によっては保険適用となることもあり、年齢(1〜6歳未満)による加算が生じる可能性もあります。事前に相談で確認すると、見通しを立てやすくなります。

お子さまの健康を守りたい保護者の心配は当然です。ただし歯科放射線検査は、漠然と怖がる対象ではなく、子どもの健やかな成長と安全な治療のために重要な診断ツールです。検査は国際的な安全原則に基づき、必要最小限で行われるよう管理されています。 今日の情報を参考に、お子さまの生涯にわたる口腔健康のために、納得できる判断につなげていただければ幸いです。最も正確な診断と治療は、専門医との十分なコミュニケーションから始まります。
出典
- 질병관리청. (2024). 国民医療放射線利用現況
- American Academy of Pediatric Dentistry (AAPD). (2025). Prescribing Dental Radiographs for Infants, Children, and Adolescents.
- American Association of Orthodontists (AAO). (2023). The Importance of Radiographic Imaging.
※ 本ブログのすべてのコンテンツの著作権はメディハイに帰属します。
無断での複製・配布・二次加工を厳禁し、違反が確認された場合は事前の警告なく法的手続きを行います。
あわせて読みたい



