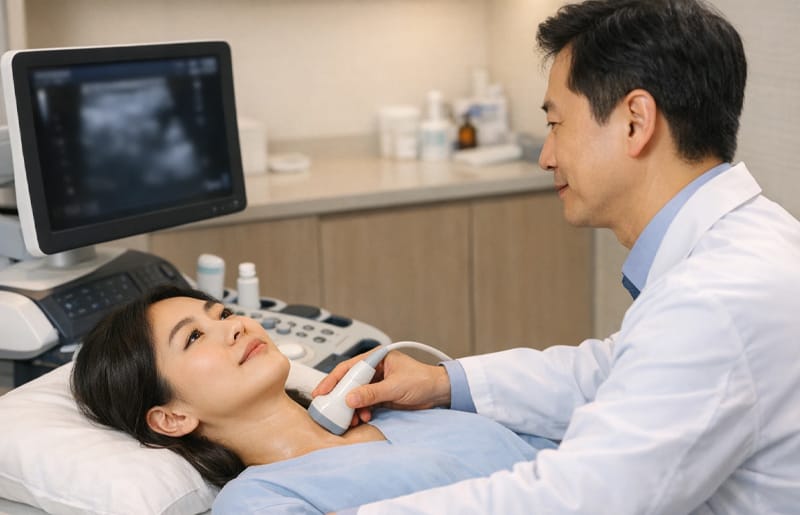
甲状腺がんは予後が良く、一般的に「優しいがん」と呼ばれます。しかし、この別名が「治療が不要である」という意味ではありません。「放置」と「医学的観察」の決定的な違い、そして手術の適否を分ける明確な基準について解説します。
「周りで『優しいがん』だから手術せずに過ごしていると聞いたのですが、私もそうして大丈夫でしょうか?」

診察室を訪れる多くの患者様が、希望と不安の混じった声でこのように質問されます。優しいがんだという言葉だけを信じて先延ばしにし、病状を悪化させてしまうのではないか、逆に急いで手術をして一生薬を飲むことになるのではないかと心配されるのは当然のことです。
しかし、この選択は漠然とした感覚ではなく、明確な基準に基づいてなされるべきです。本日はその基準を明確にお伝えします。
1.「優しいがん」という別名が患者を危険にさらす理由
一般的に甲状腺がんは「カメがん」や「優しいがん」と呼ばれます。これは甲状腺がんの中で最も頻度の高い「乳頭がん」の進行速度が遅く、生存率が高いために付けられた別名です。
ここで重要な点は、「『優しいがん』は別名であるが、『低リスク群』は医学的な分類(診断)である」という事実です。同じ言葉を聞いても、医療陣は「別名」ではなく「分類」を基準に説明します。この違いを理解していないと、「優しいがん」という言葉を「治療しなくてもいいがん」と誤解し、治療が必要なサインさえ見逃してしまう危険があります。
甲状腺がんは種類や病期(ステージ)によって性質が全く異なります。予後の良い乳頭がんがある一方で、進行が速く危険な未分化がんも存在します。たとえ同じ乳頭がんであっても、「攻撃的な変異」がある場合は決して安心できません。
したがって、「甲状腺がんは手術しなくてもいい」と断定するのは危険です。「特定の条件を満たす初期の乳頭がんに限っては、すぐに手術をせず経過を見ることができる」というのが正確な医学的事実です。
2.見守ることと放置することは「CCTV」の有無の違い
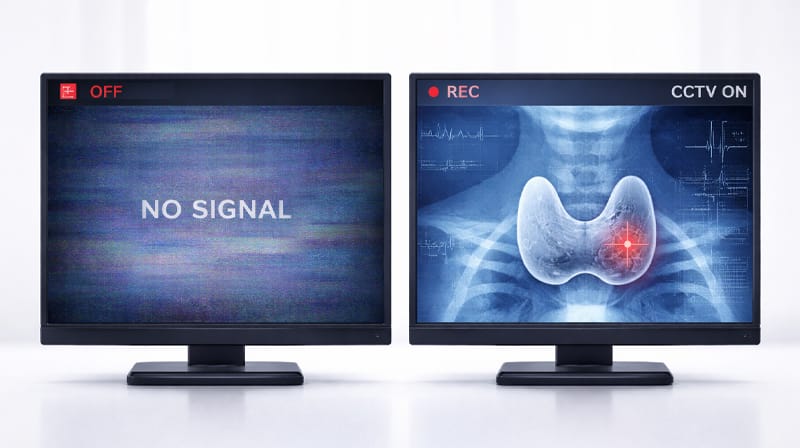
手術をすぐに行わず経過を見ることを「積極的経過観察(アクティブ・サーベイランス)」と呼びます。多くの方がこれを「ただ放っておくこと(放置)」と混同されますが、医学的にこの2つは全く異なります。
この違いを「セキュリティシステム(CCTV)」に例えることができます。
- 放置: CCTVをオフにして、何の措置も講じないことです。内部でどのような危険な変化が起きているか全く分かりません。
- 積極的経過観察: 高性能なCCTVをオンにし、24時間画面を見守ることです。何もなければ見守りますが、少しでも異常信号(進行)が捕捉されれば、即座に出動(手術)する準備ができている状態です。
| 区分 | 単純な経過観察 | 積極的経過観察 | 放置(危険) |
| 対象 | 良性結節またはがんの疑い | 低リスク微小がんの確定診断 | 診断後の追跡中断 |
| 目的 | がんに変化するかを確認 | 進行・転移の有無を監視 | 目的なし・回避 |
| 対応 | 定期健診の維持 | 変化があれば即手術へ転換 | 症状悪化後に発見 |
「積極的経過観察」は単に病院に行かないことではありません。決められた周期ごとに標準化された超音波検査を通じて、がんの変化を追跡する高度な「医療行為」です。
もし海外滞在や個人的な事情で病院への訪問を任意に中断すれば、それは観察ではなく危険な「放置」となります。
[私は安全に「観察」できているだろうか?]
- 専門医が指定した次回の検査日を正確に把握している。
- 検査のたびにがんの大きさだけでなく、形状の変化についても説明を受けている。
- 声の変化やしこりなどの異常症状が発生した際、すぐに病院へ行く準備ができている。
3.1cmより小さくても「手術」がより安全な決定的条件

「大きさが1cmより小さければ手術しなくてもいい」という話を聞いたことがあるかもしれません。これは半分正解で、半分は間違いです。
大きさは重要な基準の一つに過ぎず、絶対的な基準にはなり得ません。医療陣は大きさよりも「位置」と「浸潤のリスク」をより重要視します。
もしがんの大きさが0.5cmと非常に小さくても、その位置が声帯の神経(反回神経)や気道(空気の通り道)に密着していれば、話は変わります。この場合、がんがわずかに大きくなっただけでも声を失ったり、呼吸に支障をきたしたりする可能性があるからです。
たとえ小さな火種であっても、ガスコンロの隣にあるならばすぐに消さなければならないのと同じです。
また、超音波検査でがんが甲状腺の膜(被膜)を突き破る兆候が見られたり、リンパ節転移が疑われたりする場合は、大きさに関係なく手術が優先的に検討されます。つまり、「小さいから大丈夫」ではなく、「小さいけれど位置が安全で転移がないから見守ることができる」というのが正しい判断基準です。
4.それでは、私は「積極的経過観察」が可能なケースだろうか?

結局、手術を遅らせて見守ることができるかどうかは、「低リスク条件」をすべて満たしているかどうかにかかっています。最新の学会ガイドラインでは、厳格な基準をクリアした患者様に限り、積極的経過観察をオプションとして提示しています。
[手術が推奨される除外条件]
- 高リスクな位置: がんが気道、食道、声帯神経に癒着している、または被膜の外に突出している場合
上記の除外条件に該当しない「1cm未満のおとなしい乳頭がん」であれば、[積極的経過観察]を検討することができます。しかし、条件が一つでも合わない場合は、[手術]がより合理的な選択となることがあります。
特に患者様の「アドヒアランス(治療への協力)」も重要です。積極的経過観察は定期的な精密検査が不可欠であるため、検査周期を徹底して守る自信がない場合は、手術によって病変を取り除く方がむしろ安全といえます。
[ 診察室での相談チェックリスト]
- 私のがんの位置は、気道や声帯神経と安全な距離を保っていますか?
- 超音波検査でリンパ節転移や被膜外への浸潤、悪性変異の疑いはありませんか?
- もし見守る中で手術に切り替えるとしたら、どのような変化があった時ですか?
- 攻撃的な性質: リンパ節転移が疑われる、または悪性の亜型(変異)が疑われる場合
- 管理不可能: 定期的な追跡検査が不可能な環境である、または心理的な不安が極めて強い場合
5.「今すぐ手術」vs「見守り」、後悔を減らす選択の基準

積極的経過観察を選択することは「一生手術をしない」という保証ではなく、「今すぐには手術せず、適切な時期を調整する」という意味に近いです。
実際に積極的経過観察を行っている最中にがんが大きくなり、手術に切り替えるケースもあります。重要な点は、専門医の監視下で適切な時期に手術に切り替えるのであれば、最初から手術した場合と比較して治療予後が大きく不利にならないという研究結果が報告されているという事実です。(ただし、これは徹底した追跡観察を前提とします。)
この時点で、患者様の「価値観」が重要な判断基準となります。
「体にがんがあるという事実自体が非常に不安だ」という方であれば、医学的に観察が可能であっても、手術を選択して心理的な安定を得る方が賢明です。一方、「手術の傷跡や薬の服用を可能な限り先延ばしにしたい」という方であれば、厳格な観察プロトコルに従いながら手術時期を遅らせるのが賢い戦略となります。
決まった正解はありません。自分のがんの客観的なリスク(位置、転移)と主観的な価値観を総合し、医療陣と共に決定していくプロセスが必要です。
6.よくある質問
Q. 積極的経過観察をしていて後で手術をすると、結果が悪くなりませんか?
専門医のガイドに従って定期的に検査を受けていれば、変化が感知された時点で手術を行っても、治療結果が大きく不利になることはないというのが現在の主流の意見です。ただし、これは決められた追跡検査のスケジュールを徹底して守った場合にのみ有効であり、個人の状態によって異なる場合があります。
Q. 1cmを超えたら必ず手術しなければなりませんか?
大きさが絶対的な基準ではありません。ただし、腫瘍が大きいほど周囲組織への浸潤や転移の可能性が高まるため、手術を優先的に検討する場合が多いです。核心は大きさそのものではなく、超音波上の形状(リスク)、リンパ節転移の有無、位置的な危険性です。これらを総合して決定します。
Q. 甲状腺がんと診断されたら、海苔やワカメなどの海藻類をやめるべきですか?
普段の食事から海藻類を完全に断つ必要はありません。甲状腺がんの発症とヨウ素摂取の関連性は明確ではなく、極端な制限は栄養バランスの乱れを招く恐れがあります。ただし、手術後に「放射性ヨウ素治療」が予定されている期間は、医療陣の指示に従う必要があります。
Q. どのような場合に病院で相談するのが良いでしょうか?
健康診断で結節が見つかったり、「優しいがんだと聞いた」という説明だけで具体的な亜型・転移・位置に関する情報が不足している場合は、甲状腺専門医(内分泌内科/内分泌外科/耳鼻咽喉科)に相談し、正確なリスク分類から確認することをお勧めします。

甲状腺がん治療の核心は「何でも手術」や「何でも放置」ではありません。 1. まず、自分のがんが「積極的経過観察」が可能な安全な位置と性質であるかを確認する必要があります。 2. 積極的経過観察を選択したなら、それは治療の終わりではなく「精密な管理(CCTV監視)」の始まりであることを忘れてはなりません。 3. 医学的な所見と同じくらい、患者様の不安度や価値観が重要な決定要因です。 「優しいがん」という言葉に安心して治療のタイミングを逃さないように、また漠然とした恐怖のために不必要な手術を急がないようにしてください。自身の状態を最もよく知る専門医と十分に相談されれば、現在の状況において最も安全で合理的な選択を下すことができます。
出典
- 大韓甲状腺学会、甲状腺結節およびがん診療勧告案改訂案、2023. (International Journal of Thyroidology)
- 大韓甲状腺学会、分化甲状腺がん診療勧告案(要約)、2024. (International Journal of Thyroidology)
- European Thyroid Association (ETA), Guidelines for the Management of Thyroid Nodules, 2023. (European Thyroid Journal)
※ 本ブログのすべてのコンテンツの著作権はメディハイに帰属します。無断での複製・配布・二次加工を厳禁し、違反が確認された場合は事前の警告なく法的手続きを行います。
あわせて読みたい記事