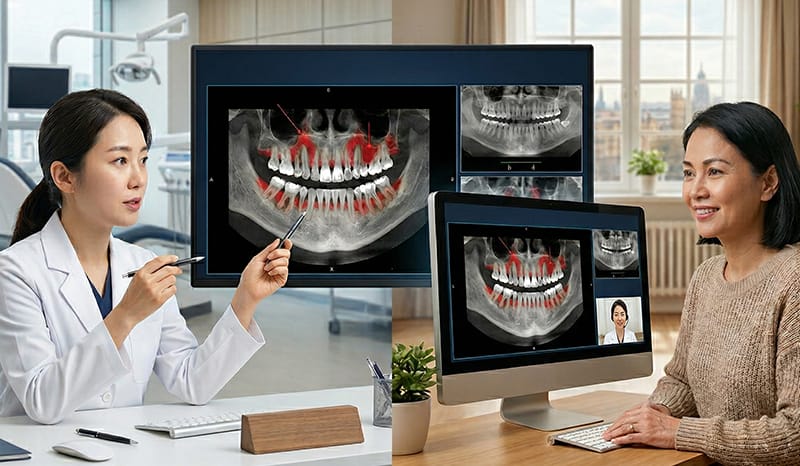
インプラント手術の際、神経管などのリスク構造を画像で確認し、計画に安全マージンを反映させることは、予見性を高める核心です。デジタルガイドがどのように誤差を管理し、記録によって検証するのか、その明確な基準をご案内します。
「手術中に神経を傷つけて、感覚異常が起きたらどうしよう?」
「ガイドを使用すれば、誤差や副作用はまったくないのでしょうか?」
手術の副作用や痺れ、感覚低下に対する不安は、治療を前にして抱く非常に自然な反応です。特に下顎の奥歯のように、神経管が近くに位置する部位では、万が一のリスクをより大きく感じてしまうものです。目に見えない顎の骨の内部を手術するという事実自体が、心理的な負担になることもあります。
漠然とした不安を解消するためには、楽観的な慰めよりも、細かく確認可能な手順を点検することが実質的な助けになります。骨の状態を把握するためにどのような画像を選択するのか、手術中に発生しうる誤差をどのように減らすのか、客観的な判断基準を整理してご紹介します。
1. 下顎インプラントで感覚異常のリスクを減らすには、どのような画像を確認すべきでしょうか?
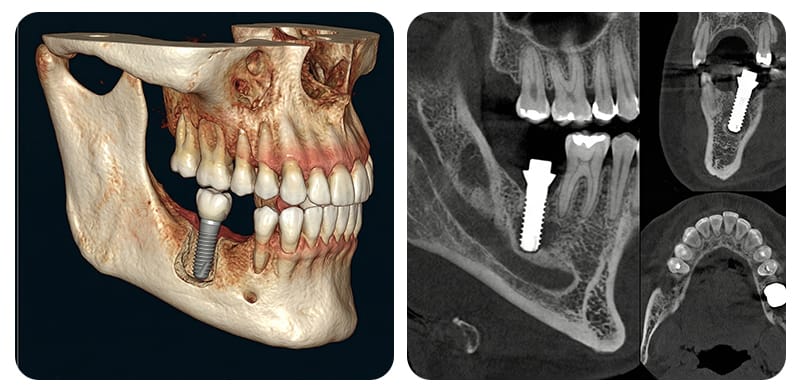
下顎の奥歯の部位は、下歯槽神経管という重要な神経と血管の複合体が通る道です。この神経管と埋入位置が近すぎると、痺れや感覚低下などの異常症状が発生する可能性があるため、骨の立体的な状態を綿密に分析する診断過程が何よりも重要です。
根拠に基づいた勧告によれば、安全と放射線被曝のバランスのために、段階的な画像診断を行うことが原則です。
通常、パノラマや口腔内レントゲンなどの2D画像でおおよ上の経路をまず確認した後、神経管の位置が不明確な場合や断面情報がさらに必要な場合に、CBCT撮影をトリアージ(選択的に追加)します。確保された3次元立体画像を通じて、神経管の走行経路や変異を確認し、保守的な安全マージンを設定します。
文献では、神経管との安全マージン(Safety margin)として2mmという距離が頻繁に言及されますが、この数値だけで感覚異常が完全に防げると断定することは困難です。
麻酔の方法や歯ぐきの切開範囲、器具の微細な公差、個人の解剖学的な差など、多くの間接的な要因が共に影響を及ぼすためです。したがって、診療前に以下のような基準を明確に確認することをお勧めします。
- 2Dの一次評価後、神経管の位置が不明確な場合や高リスクが疑われる際に、CBCTを追加する明確な基準があるか
- 3次元画像を通じて、神経管の走行経路や個人の解剖学的変異を細かく解釈しているか
- 予期せぬ誤差に備えて、安全マージンを十分に保守的に設定し、その意味を説明してくれるか
2. 韓国のデジタルガイドとナビゲーションは、どのように誤差を点検し管理するのでしょうか?
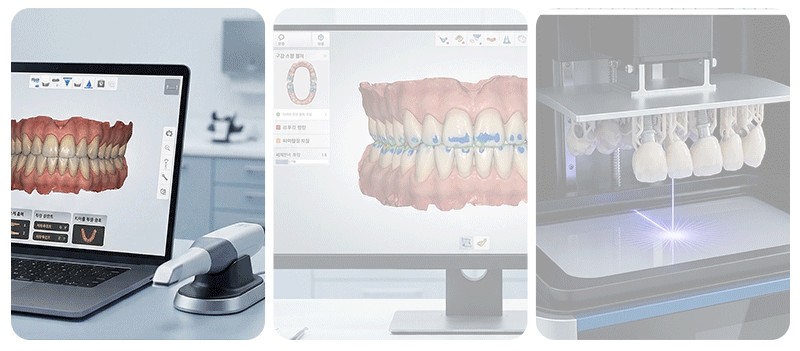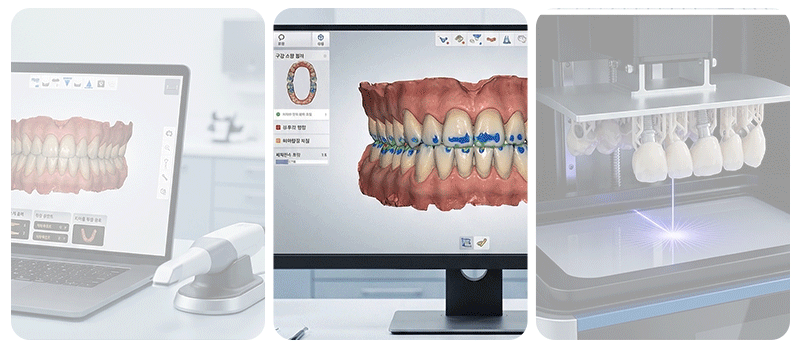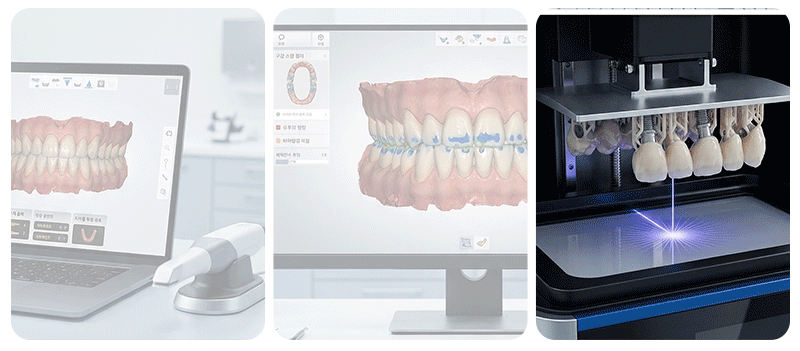
コンピュータ支援手術方式は、3Dシミュレーションで手術経路を事前に計画し、実際の口腔環境に再現するアプローチです。
計画された角度と位置を物理的な装置で具現化するものを「静的ガイド」と呼び、リアルタイムのモニター画面で器具の現在位置を追跡する方式を「動的ナビゲーション」と呼びます。これらのデジタルツールは、手術の精密さを向上させるのに役立ちますが、手術中のすべての誤差が完全になくなるわけではありません。
患者様の**口腔スキャンデータとCT画像を統合する整合段階、3Dプリンターでガイド装置を製作する過程、**そしてお口の中に装置をしっかりと固定する際に、微細な偏差が累積することがあります。
ドリルが回転することで生じる機械的な隙間や、狭い視野による器具操作の手ブレも誤差の原因となり得ます。したがって、装備の種類よりも、以下の管理体系がいかに緻密に運用されているかを見ることが実質的な基準になります。
- 製作されたガイド装置が歯や歯ぐきに浮きなく、強固に固定・密着しているかを確認する手順
- 計画段階からドリルの微細な揺れや公差を考慮し、安全マージンを十分に設計するプロセス
- 手術中に骨の実際の形態が予想と異なる場合、即座に手術方式を変更する明確な転換基準
- 手術後に実際の位置を点検し、手術記録と検証結果を透明に共有する体系
3. 海外在住者なら、安全のために訪問日程とアフターケアをどう設計すべきでしょうか?
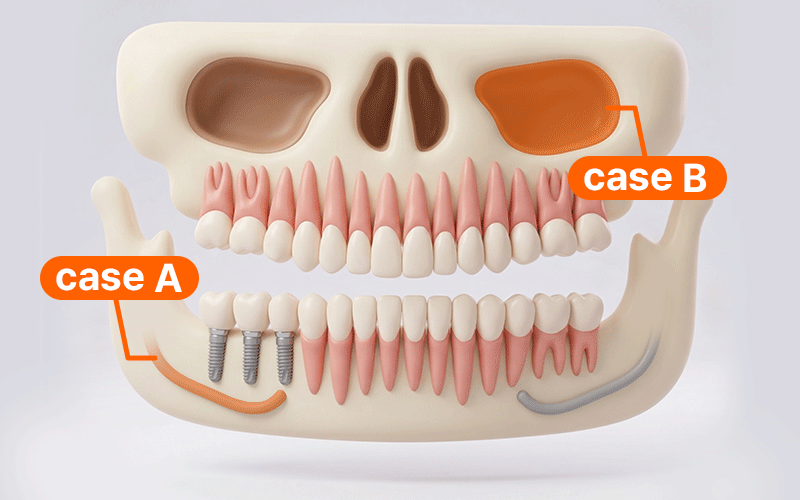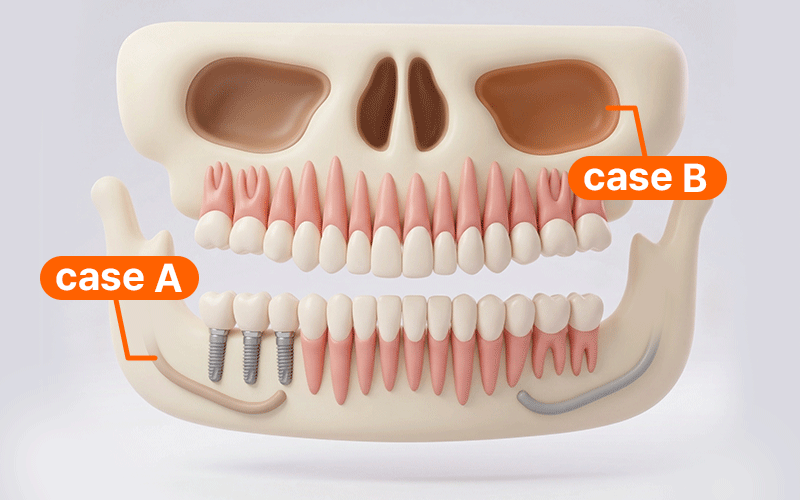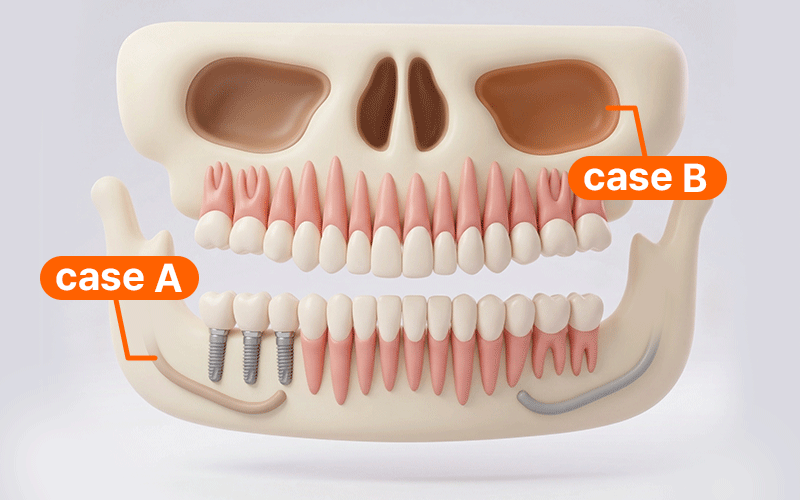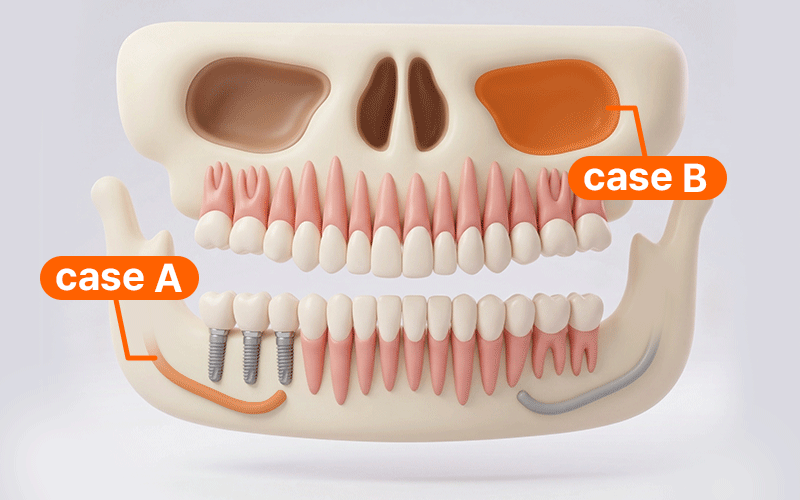
海外から帰国して治療を計画する場合、限られた滞在期間内に手術をすべて終わらせたいという気持ちが強いことでしょう。しかし、デジタルガイド方式を適用するからといって、来院回数(Visits)や滞在期間(Stay)が必ずしも減るわけではありません。
骨移植、サイナスリフト(上顎洞挙上手術)の併用の有無、神経管への近接度、全身疾患などによって回復の経過が異なり、帰国後のアフターケア(Aftercare)まで設計することが長期的な安全の鍵となります。
個人の健康状態や手術範囲に応じて、以下のように保守的な日程と対応体系を事前に準備しておくことが望ましいです。
- ケースA: 下顎後方の神経管近接部位を手術する場合、帰国時までに痺れや痛みなどの異常症状の発生を確認できる滞在期間を日程に必ず含めることが安全です。
- ケースB: サイナスリフトなどの追加術式が伴う場合、出血や腫れを細かく観察する必要があるため、飛行機の搭乗日程は回復経過に合わせて保守的に調整すべきです。
- ケースC: 骨代謝に影響を与える薬物を服用中であったり、全身疾患のリスク群であったりする場合は、内科的な状態を把握し追跡調査を継続できるよう、英文の処方情報と記録を準備しておくことが役立ちます。
- ケースD: 歯科治療に対する極度の恐怖心から意識下鎮静法を併用する場合、自発呼吸と反応が維持されるモニタリング環境を確認し、鎮静後に十分な休息を終えてから、同行者と共に帰宅する計画を立てる必要があります。

感覚異常に対する不安を減らすために、以下の3つの核心的な基準をぜひチェックしてみてください。
第一に、2DとCBCTを段階的に活用して神経管の位置を綿密に分析し、保守的な安全マージンを設けているかを確認してください。
第二に、ガイド装置の誤差発生の可能性を認識し、手術中に計画を転換する明確な基準があるかを確認してください。
第三に、海外在住者であれば、帰国後もスムーズなアフターケアが可能なように、診療記録や画像資料を体系的に提供してくれるか細かく確認してください。
いかなるデジタル装備も、神経損傷や副作用ゼロを確約するものではありません。特定の技術や装備の名前そのものに依存するのではなく、きめ細かな診断と検証の手順が準備されているかを確認し、より安心して治療に臨まれることを心より応援しております。
出典
- Lee et al., インプラント画像診断勧告の開発, 2020
- Bae & Lee, コンピュータガイド手術の臨床注意事項に関する体系的文献考察, 2021
- コンピュータ支援手術(静的/動的)の正確性に関するメタ分析
※ 本ブログのすべてのコンテンツの著作権はメディハイに帰属します.無断での複製・配布・二次加工を厳禁し,違反が確認された場合は事前の警告なく法的手続きを行います.
あわせて読みたい記事